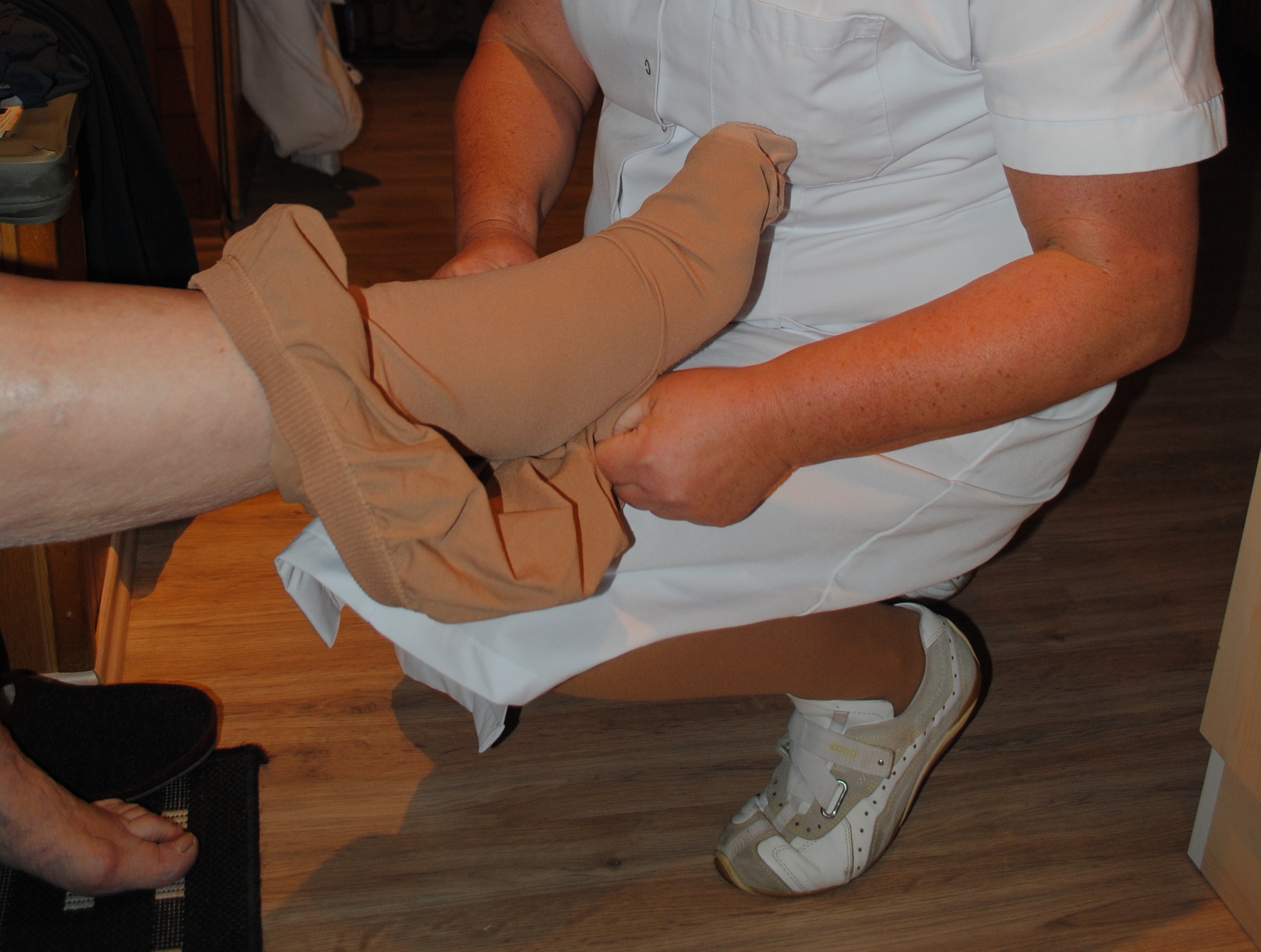

Es mangelt an mobilen Pflegekräften in der Region
Die ambulanten Dienste im Rhein-Lahn-Kreis beklagen Personalnot und steigende Bürokratie
RHEIN-LAHN. (27. Oktober 2023) In der Kirchlichen Sozialstation in Diez (KSS) türmten sich in den vergangenen zwei Monaten die Anfragen. Zwei Mitarbeiterinnen waren damit beschäftigt, die Anträge von Menschen durchzusehen, die eine Pflegekraft für sich oder ihre Angehörigen suchen. Seit die Fliedner-Stiftung in Katzenelnbogen ihren Kundinnen und Kunden mitgeteilt hat, ihren Dienst Ende August einzustellen, hat sich die ohnehin schwierige Lage im Osten des Kreises noch einmal deutlich verschärft. Aber nicht nur dort entwickelt sich die Situation prekär. In der vergangenen Woche hat die rheinland-pfälzische Pflegegesellschaft die Ergebnisse einer Umfrage veröffentlicht. Danach bangen nicht nur 58 Prozent der ambulanten Pflegedienste um ihre Zukunft. Auch 53 Prozent der vollstationären Einrichtungen sowie 60 Prozent teilstationärer Anbieter haben Sorge um ihr Bestehen.
 Hier eine Einschätzung der Lage nur von ambulanten Diensten: Waren sie einst im Buhlen um Kundschaft noch Konkurrenz, eint und plagt die zwölf im Rhein-Lahn-Kreis ansässigen kirchlichen und privaten Anbieter seit Jahren die gleiche Notlage: es gibt zu wenig Personal in der häuslichen Pflege, sie kämpfen mit Krankenhäusern und stationären Einrichtungen ums pflegende Personal. „fliedner mobil“ sah sich aufgrund fehlenden Personals nicht mehr in der Lage, den Dienst weiterhin aufrecht zu erhalten. Im ganzen Kreisgebiet wird Personal für die ambulante Pflege händeringend gesucht. In den vergangenen zehn Jahren ist die Nachfrage immens gestiegen – die Zahl qualifizierter Pflegekräfte allerdings hinkt dem Bedarf hinterher. Kein einziger der sechs befragten Anbieter kann derzeit jede Nachfrage decken, unabhängig davon, welche Kosten von der Pflegeversicherung übernommen werden oder ob die Kosten gänzlich aus privater Tasche bezahlt werden.
Hier eine Einschätzung der Lage nur von ambulanten Diensten: Waren sie einst im Buhlen um Kundschaft noch Konkurrenz, eint und plagt die zwölf im Rhein-Lahn-Kreis ansässigen kirchlichen und privaten Anbieter seit Jahren die gleiche Notlage: es gibt zu wenig Personal in der häuslichen Pflege, sie kämpfen mit Krankenhäusern und stationären Einrichtungen ums pflegende Personal. „fliedner mobil“ sah sich aufgrund fehlenden Personals nicht mehr in der Lage, den Dienst weiterhin aufrecht zu erhalten. Im ganzen Kreisgebiet wird Personal für die ambulante Pflege händeringend gesucht. In den vergangenen zehn Jahren ist die Nachfrage immens gestiegen – die Zahl qualifizierter Pflegekräfte allerdings hinkt dem Bedarf hinterher. Kein einziger der sechs befragten Anbieter kann derzeit jede Nachfrage decken, unabhängig davon, welche Kosten von der Pflegeversicherung übernommen werden oder ob die Kosten gänzlich aus privater Tasche bezahlt werden.
„Mir tut es in der Seele weh, wenn ich Leute abweisen muss“, sagt Katja Stricker. Die Leiterin der KSS bekommt gerade die Personalnot im Osten des Kreises täglich zu spüren, nicht erst aufgrund des Fliedner-Rückzugs, die ihr den Berg an Anträgen beschert. Mit 430 Patientinnen und Patienten, die täglich in den Verbandsgemeinden Diez und Aar-Einrich von der Grafenstadt aus angesteuert werden, ist sie die evangelische Einrichtung die größte Station im Kreis. „Wir mussten aber bereits drei Touren am Vormittag streichen, weil uns nicht genügend Personal zur Verfügung steht“, so Stricker. Zwar wirbt die Station mit familienfreundlichen Arbeitszeiten und selteneren Wochenend-Diensten immer wieder erfolgreich um Verstärkung – am akuten Personalmangel und der sich weiter zuspitzenden Entwicklung ändere das aber nichts.
Am personellen Limit ist auch die Diakoniestation Loreley-Nastätten. In den vergangenen zehn Jahren hat sich die Zahl der Klienten einschließlich Personal und Touren auf derzeit etwa 370 fast verdoppelt. Aber mehr gehe derzeit nicht mehr, immer häufiger müssten Interessierte auf einen späteren Zeitpunkt vertröstet werden. „Das ist sehr traurig“, sagt Leiterin Sonja Schmidt. „Früher standen die Fachkräfte Schlange, heute ist es eine Qual, qualifiziertes Pflegefachpersonal zu finden.“ Manche Kräfte hätten während Corona neue Arbeit gesucht und gefunden und seien dem regionalen Pool an Pflegekräften damit verloren gegangen. Deutliche Worte findet sie für die Ursachen, die der häuslichen Pflege auf dem Land neben dem Fachkräftemangel ebenfalls zusetzen: „Der administrative Aufwand wird immer schlimmer. Wir werden mit Verwaltung nur so überschüttet“, sagt Schmidt und ärgert sich über die ausufernde Bürokratie.
Werden mit Bürokratie überschüttet
 Das System komme ihr manchmal als „Drangsalierung“ vor. Den Zuwachs an immer detaillierteren Dokumentationspflichten und Regeln empfindet sie als ständige Unterstellung, die Stationen wollten falsch abrechnen. „Das kostet Zeit und Geld, die besser den Pflegebedürftigen zugute kämen.“ Natürlich sei ihr bewusst, dass auch die Krankenkassen sparen müssen. Aber das sei in den vergangenen Jahren in eine „Erbenszählerei“ ausgeartet, die mit dem eigentlichen Sinn der ambulanten Pflege nichts mehr zu tun habe und im Gegenteil ganz konkret zu Lasten der Pflegebedürftigen und deren Angehörigen gehe. Wertschätzung gegenüber älteren Menschen sehe anders aus. Ein Beispiel: „Wenn ein Arzt einen täglichen Verbandwechsel anordnet, kann es doch nicht sein, dass ein Krankenkassenmitarbeiter am Schreibtisch entscheidet, dass es auch alle zwei Tage tun“, sagt Schmidt. Von Wertschätzung, die während der Corona-Pandemie gepredigt wurde, könne da keine Rede sein. „Wir hatten gehofft, danach wird alles besser – es ist noch schlimmer geworden“, beurteilt Schmidt die Situation. „Es wird einem Angst und Bange, wenn man an die künftige Versorgung unserer alten Menschen denkt und zusehen muss, wie sehr das Pflegepersonal in diesem System geknebelt wird, nachdem das Geklatsche von den Balkonen versiegt ist und kein politisch Verantwortlicher den Mut hat, eine zukunftsfähige Pflegereform einzuleiten.“
Das System komme ihr manchmal als „Drangsalierung“ vor. Den Zuwachs an immer detaillierteren Dokumentationspflichten und Regeln empfindet sie als ständige Unterstellung, die Stationen wollten falsch abrechnen. „Das kostet Zeit und Geld, die besser den Pflegebedürftigen zugute kämen.“ Natürlich sei ihr bewusst, dass auch die Krankenkassen sparen müssen. Aber das sei in den vergangenen Jahren in eine „Erbenszählerei“ ausgeartet, die mit dem eigentlichen Sinn der ambulanten Pflege nichts mehr zu tun habe und im Gegenteil ganz konkret zu Lasten der Pflegebedürftigen und deren Angehörigen gehe. Wertschätzung gegenüber älteren Menschen sehe anders aus. Ein Beispiel: „Wenn ein Arzt einen täglichen Verbandwechsel anordnet, kann es doch nicht sein, dass ein Krankenkassenmitarbeiter am Schreibtisch entscheidet, dass es auch alle zwei Tage tun“, sagt Schmidt. Von Wertschätzung, die während der Corona-Pandemie gepredigt wurde, könne da keine Rede sein. „Wir hatten gehofft, danach wird alles besser – es ist noch schlimmer geworden“, beurteilt Schmidt die Situation. „Es wird einem Angst und Bange, wenn man an die künftige Versorgung unserer alten Menschen denkt und zusehen muss, wie sehr das Pflegepersonal in diesem System geknebelt wird, nachdem das Geklatsche von den Balkonen versiegt ist und kein politisch Verantwortlicher den Mut hat, eine zukunftsfähige Pflegereform einzuleiten.“
Unterschiedliche Regeln in den Ländern
Das bestätigt Rocco Freund vom privaten Dienst „Ihre Pflege Daheim“ (ipd) in Weisel, der derzeit 166 Patienten in einem Umkreis von etwa 20 Kilometern mit seinem Pflegeteam versorgt. „Wir spüren die Personalnot deutlich. Vor zehn Jahren konnten wir noch zwischen zwei und vier Bewerbern auswählen, wenn wir ein Inserat aufgegeben haben. Heute meldet sich da niemand mehr“, so Freund, der selbst im Team mitarbeitet. „Wir könnten gut und gern noch sechs Kräfte gebrauchen, um etwa den eingehenden Anfragen aus Lorch oder Kestert gerecht zu werden.“ Dringenden Handlungsbedarf sieht auch er beim Gesetzgeber, etwa in der Regulierung der ausufernden Zahl der 24-Stunden-Kräfte. „Wir werden dann gerufen, wenn das Kind schon in den Brunnen gefallen ist“. Er wünscht sich außerdem eine schnellere Arbeitserlaubnis für examinierte und gut Deutsch sprechende Pflegekräfte aus dem Ausland. Paradox: Wäre der Sitz seiner ambulanten Dienste im nur sieben Kilometer entfernten Hessen, könnte er noch mehr Pflegebedürftige ansteuern. Dort dürfen nämlich auch Pflegeassistenten einfache Tätigkeiten ausüben, wenn sie entsprechend angelernt wurden. Dazu zählt etwa das Anziehen von Kompressionsstrümpfen oder der Blutzucker-Test, für den ein Piks in den Finger notwendig ist, der für Diabetiker zum Alltag gehört. In Rheinland-Pfalz ist das allerdings nur ausgebildeten Pflegekräften erlaubt. „Es ist widersinnig, dass die Bundesländer hier unterschiedlich agieren“, bekräftigt Eva Reichwein, Geschäftsführerin der KSS Diez an der Grenze zum hessischen Limburg.
Wie das Sozialministerium des Landes mitteilt, habe das Land dabei keine Einflussmöglichkeit. Dies sei nicht gesetzlich geregelt, sondern werde im Rahmen der Selbstverwaltung zwischen den Verbänden der Leistungserbringer in der Pflege und den Krankenkassen vereinbart. „Eine länderübergreifende Vereinheitlichung oder Annäherung der Delegationsmöglichkeiten bestimmter behandlungspflegerischer Maßnahmen auf Hilfskraftpersonal müsste nach bestehendem bundesrechtlichen Rahmen durch länderübergreifende Abstimmungen zwischen den Krankenkassen und den Verbänden der Leistungserbringer erfolgen“, so das Ministerium. Die Krankenkassen wiesen darauf hin, dass solche medizinisch-therapeutische Aufgaben mit Anforderungen verbunden seien, die eine formale Ausbildung verlangen, weil nur in diesem Rahmen die darfür erforderlichen Kenntnisse vermittelt werden könnten. Bei einer weitergehenden Delegation von Maßnahmen der Behandlungspflege würde sich das Risiko erhöhen, dass behandlungspflegerische Fehler nicht rechtzeitig erkannt werden.
Gedämpfte Erwartung an generalistische Ausbildung
Keine Entlastung in der derzeit angespannten Lage versprechen sich die Befragten in der 2020 eingeführten so genannten generalistischen Pflegeausbildung, mit der die bisherigen drei separaten Berufsausbildungen der Altenpflege, der Gesundheits- und Krankenpflege und der Gesundheits- und Kinderkrankenpflege zusammengefasst wurden. Was das verantwortliche Bundesministerium für Familie, Senioren, Frauen und Jugend auf seiner Internet-Seite als Verbesserung des Berufsfeldes anpreist, die die Pflege attraktiver und moderner mache, sehen viele ambulante Dienste im Rhein-Lahn-Kreis eher mit gemischten Gefühlen, wenn nicht sogar als zusätzlichen Baustein, den Personalschwund in ihren Reihen zu steigern. Das Sozialministerium weist darauf hin, dass Auszubildende, die den Schwerpunkt ihrer Ausbildung auf die Pflege alter Menschen gelegt haben, vor Beginn des dritten Lehrjahres ein Wahlrecht haben, ob sie die generalistische Ausbildung zu Pflegefachleuten fortsetzen oder ihre Ausbildung auf einen Abschluss als Altenpfleger oder Altenpflegerin ausrichten.
„Gut, dass der Beruf aufgewertet wird, aber ich fürchte, dass sich Absolventen eher fürs Krankenhaus entscheiden als für die Altenpflege“, sagt Rocco Freund. „Wenn sich überhaupt genügend junge Leute finden, die diese umfassende Ausbildung antreten möchten“, ist auch Sonja Schmidt eher skeptisch, dass die ambulante Pflege dadurch mehr Personal gewinnt. Im Vergleich zu stationären Einrichtungen biete der ambulante Dienst zwar mehr Eigenverantwortung und zeitliche Flexibilität, fehlendes Personal belaste allerdings das vorhandene, sieht Katja Stricker eine Gefahr für die Zukunft. „Ich wäre froh, hätte es diese Ausbildung schon zu meiner Lehrzeit gegeben“, wertet Claudia Brockers, Abteilungsleiterin des Caritas-Verbandes Rhein-Lahn-Westerwald, die neue Ausbildung eher positiv. „Mir ist es ja auch lieber, ich werde später mal von gut qualifizierten Kräften versorgt.“ Sie hofft, demnächst den beiden ersten von der Sozialstation Lahnstein-Braubach selbst generalistisch ausgebildeten Kräften zur bestandenen Prüfung gratulieren zu können.
Auch sonst blickt Brockers etwas zuversichtlicher in die Zukunft als es im Osten und Süden des Kreises gerade getan wird. „Der Personalmangel stellt ja überall eine Herausforderung dar, im Handwerk, den Kindergärten, Krankenhäusern und eben auch bei uns in der Pflege“. Die zum Verband zählende Sozialstation Lahnstein-Braubach fährt täglich zu etwa 384 Klienten in Lahnstein und Teilen der Verbandsgemeinden Loreley und Bad Ems-Nassau. Nach der Corona-Pandemie seien die Touren jetzt wieder ausgelastet; Absagen aber zurzeit eher die Ausnahme. „Aber natürlich können unsere Dienste von der Uhrzeit her nicht mehr so flexibel die Patienten nach deren Wünschen ansteuern, wie das noch vor 20 Jahren der Fall war.“ Neben begeisterungsfähigen Arbeitgebern sieht sie im Anwerben und der Qualifizierung junger Menschen aus dem Ausland eine Möglichkeit, den steigenden Bedarf in Zukunft zu decken. Schlagzeilen machte etwa die Ausbildung von jungen Marokkanern, die auch in der ambulanten Pflege der Sozialstationen der Caritas eingesetzt werden und teilweise kurz vor dem Abschluss ihrer generalistischen Ausbildung stehen. „Marokko ist nur ein Beispiel. Dort herrscht eine hohe Arbeitslosigkeit unter jungen Leuten, die trotz hoher Schulbildung wenig Chancen auf dem Arbeitsmarkt haben“, so Brockers. „Die Menschen erhalten eine Perspektive und unser Pflegesystem profitiert davon.“
System ohne soziale Komponente
 Die jüngst vom Bund beschlossene Anpassung der Vergütung an die Tariflöhne belastet nach Ansicht der Dienste einseitig vor allem die Pflegebedürftigen, denn die Pflegesätze selbst, die diesen zustehen, blieben unverändert und sollen auch im kommenden Jahr nicht analog dazu steigen. Das kann weitreichende Folgen haben. „Da überlegt sich jemand erst recht, ob er das Pflegegeld eher für seine Gesundheit und den Pflegedienst ausgibt, wenn er sich beispielsweise einmal die Woche waschen lässt, oder eher, um damit gestiegene Miet- und Lebensmittelkosten auszugleichen“, fürchtet Barbara Jaeger, Leiterin der Ambulanten Dienste am Marienkrankenhaus in Nassau, die täglich etwa 190 Patienten in der Region der Verbandsgemeinde Bad Ems-Nassau versorgt. Problematisch nennt sie das Nebeneinander von Angestellten und bei Zeitarbeitsfirmen beschäftigten Pflegekräften mit unterschiedlichen Verdiensten. Die Kirchen bezahlten schon gut, aber mehr Gehalt sei gar nicht das Hauptproblem, den Personalmangel zu verhindern. „Das ganze System ist marode, und die Probleme sind seit Jahren bekannt“, klagt die erfahrene Pflegedienstleiterin. „Ich könnte noch eine Vollzeitkraft gebrauchen, die nichts anderes macht, als sich mit den bürokratischen Hürden zu beschäftigen“. Was sie besonders schmerzt: „Wir sind ja ein sozialer Betrieb. Was unsere Dienste an Vereinsamung und teilweise auch Verwahrlosung in manchen Haushalten abfangen, das bildet das System nicht ab. Das ist sehr traurig, dass es so etwas in Deutschland im Jahr 2023 gibt.“ Aufgrund des steigenden Mangels an Hausärzten würden von diesen auch immer weniger Hausbesuche gemacht, um den medizinischen und pflegerischen Bedarf zu erkennen, so Jaeger.
Die jüngst vom Bund beschlossene Anpassung der Vergütung an die Tariflöhne belastet nach Ansicht der Dienste einseitig vor allem die Pflegebedürftigen, denn die Pflegesätze selbst, die diesen zustehen, blieben unverändert und sollen auch im kommenden Jahr nicht analog dazu steigen. Das kann weitreichende Folgen haben. „Da überlegt sich jemand erst recht, ob er das Pflegegeld eher für seine Gesundheit und den Pflegedienst ausgibt, wenn er sich beispielsweise einmal die Woche waschen lässt, oder eher, um damit gestiegene Miet- und Lebensmittelkosten auszugleichen“, fürchtet Barbara Jaeger, Leiterin der Ambulanten Dienste am Marienkrankenhaus in Nassau, die täglich etwa 190 Patienten in der Region der Verbandsgemeinde Bad Ems-Nassau versorgt. Problematisch nennt sie das Nebeneinander von Angestellten und bei Zeitarbeitsfirmen beschäftigten Pflegekräften mit unterschiedlichen Verdiensten. Die Kirchen bezahlten schon gut, aber mehr Gehalt sei gar nicht das Hauptproblem, den Personalmangel zu verhindern. „Das ganze System ist marode, und die Probleme sind seit Jahren bekannt“, klagt die erfahrene Pflegedienstleiterin. „Ich könnte noch eine Vollzeitkraft gebrauchen, die nichts anderes macht, als sich mit den bürokratischen Hürden zu beschäftigen“. Was sie besonders schmerzt: „Wir sind ja ein sozialer Betrieb. Was unsere Dienste an Vereinsamung und teilweise auch Verwahrlosung in manchen Haushalten abfangen, das bildet das System nicht ab. Das ist sehr traurig, dass es so etwas in Deutschland im Jahr 2023 gibt.“ Aufgrund des steigenden Mangels an Hausärzten würden von diesen auch immer weniger Hausbesuche gemacht, um den medizinischen und pflegerischen Bedarf zu erkennen, so Jaeger.
Den Stapel an Anträgen, den das Fliedner-Aus der KSS Diez beschert hat, werden Katja Stricker und ihre Kolleginnen früher oder später abgearbeitet haben. „Der Berg an Auflagen und neuen Regelungen wächst aber weiter durch ständige Sparmaßnahmen im System“, blickt die Pflegedienstleiterin in eine schwierige Zukunft. Den bevorstehenden demografisch bedingten Anstieg pflegebedürftiger Menschen, der von immer weniger jungen Menschen gemeistert werden soll, mag sie sich gar nicht ausmalen: „Das wird eine Katastrophe.“ Bernd-Christoph Matern
Pflegestützpunkte beraten
Erste Anlaufstation in Sachen Pflege im Rhein-Lahn-Kreis sind die vier Pflegestützpunkte (PSP) in Bad Ems, Diez, Lahnstein und Nastätten. Zu deren Aufgabe zählt, mit Pflegebedürftigen beziehungsweise deren Angehörigen den Hilfe- und Pflegebedarf zu ermitteln, über die Hilfsangebote in der Region sowie die finanziellen Unterstützungsmöglichkeiten aufzuklären. Was die Zahl von Anfragen anbelangt, sei in etwa das Niveau vor der Corona-Pandemie erreicht, erklärt Gabriele Schönweitz vom PSP in Diez. In der Regel würden die Hilfesuchenden nach den Beratungsgesprächen selbständig Kontakt zu den Diensten aufnehmen. Ob die gesuchte Hilfe dadurch gefunden wird, darüber habe sie keine Rückmeldung, „auch wenn ich den Leuten immer anbiete, sich noch einmal zu melden, wenn sie nicht weiterkommen.“
Hier finden Sie Kontaktdaten zu den Pflegestützpunkten im Rhein-Lahn-Kreis.
Kirchen, Private und DRK bieten Pflege
Zwölf Pflegedienste haben ihren Sitz im Rhein-Lahn-Kreis. Träger sind evangelische und katholische Institutionen, sechs private Anbieter und das Deutsche Rote Kreuz. Wobei Pflegesuchende in den Randgebieten auch grenzüberschreitend etwa bei Diensten in Limburg, Aarbergen, Koblenz oder dem Westerwald fündig werden können.
Steigende Zahl an Pflegebedürftigen
Nach Angaben des Statistischen Landesamtes Bad Ems gab es im Dezember 2021 landesweit 241.364 pflegebedürftige Menschen in Rheinland-Pfalz, 7268 davon im Rhein-Lahn-Kreis – mehr als doppelt so viele wie noch zehn Jahre zuvor. 1393 Pflegebedürftige davon wurden im Kreis von ambulanten Diensten versorgt, in denen 421 Personen tätig waren. Die Entwicklung im Kreis: Ende 2015 betreuten mobile Dienste (mit 256 Personen) 761 Pflegebedürftige; Ende 2017 (mit 333 Personen) 1352 Pflegebedürftige; Ende 2019 (mit 411 Personen) 1540 Pflegebedürftige.
Land setzt auf gute Ausbildung und Aufwertung
Attraktivität der Arbeitsbedingungen ein zentraler Baustein gegen Personalmangel
MAINZ/RHEIN-LAHN. (2. Oktober 2023) „Für die pflegerische Versorgung sind eine qualitativ hochwertige Ausbildung und die Gewinnung von mehr Auszubildenden unerlässlich“, erklärt die Pressestelle des Sozialministeriums auf Anfrage, wie die weiter steigende Nachfrage nach Pflegepersonal zu decken ist. Zum Schuljahr 2020/2021 konnte die Zahl der Auszubildenden gegenüber dem Schuljahr 2016/2017 von insgesamt 6760 auf 6791 leicht gesteigert werden. Bis zum Schuljahr 2024/2025 solle die Zahl der Auszubildenden in den generalistisch ausgebildeten Pflegeberufen um insgesamt 16 Prozent gegenüber dem Schuljahr 2016/2017 gesteigert werden.
Um die Ausbildungskapazitäten bedarfsgerecht zu planen, wurde auf Basis der Arbeitsmarktanalysen erstmalig 2013 der Ausbildungsstättenplan erstellt. Nachdem für das Jahr 2020 eine Fachkräftelücke prognostiziert worden war, wurden im Plan für 2019 die Ausbildungskapazitäten ausgebaut. Im neuen Ausbildungsstättenplan 2023 bis 2027 sollen die Kapazitäten noch einmal um 1156 Plätze ausgebaut werden. Weiterhin gelte es, das Potenzial ausländischer Pflegekräfte stärker zu nutzen.
Der Personalmangel in der Pflege könne nur abgebaut werden, wenn auch langjährig Beschäftigte dauerhaft in der Pflege verbleiben, heißt es weiter. Um attraktive Arbeitsbedingungen für die Pflege in Krankenhäusern sowie Einrichtungen der ambulanten und stationären Langzeitpflege zu schaffen und weiterzuentwickeln, müssten entsprechende Unternehmenskulturen und Führungskompetenzen weiter gestärkt und gefördert werden. „Eine zeitgemäße und wertschätzende Führungskultur ist ein zentraler Faktor für den Berufsverbleib von Pflegepersonen.“ Das Land fördert seit 2015 Führungskräftequalifizierungen. Bisher konnten rund 300 Führungskräfte in den Einrichtungen der Pflege fortgebildet werden.
Die Akteure der „Fachkräfte- und Qualifizierungsinitiative Pflege 2.1“ setzten außerdem auf die Verbesserung des Images der Pflegeberufe und eine bessere Sichtbarkeit, verstärkte öffentliche Wahrnehmung und höhere Anerkennung der Pflegeberufe. „So bietet die Ausbildung inzwischen eine große Bandbreite an Einsatzfeldern und vielfältige Aufstiegschancen.“ Die mittlerweile eingeführte Tariflohntreue in der Langzeitpflege könne zur Stabilisierung der Personalsituation bei den ambulanten Pflegediensten beitragen. „Es ist damit zu rechnen, dass sich der Abstand bei der Bezahlung zu den Pflegekräften im Krankenhaus zumindest teilweise auflösen wird“, so die Pressestelle. Damit wirke die Tariflohntreue einem möglichen Attraktivitätsgefälle zu Lasten der ambulanten Pflege entgegen.
Rechtsanspruch auf Pflege?
Auf die Frage, warum es keinen Rechtsanspruch auf die pflegerische Versorgung gibt, weist das Ministerium auf die große Bandbreite unterschiedlicher Pflegesettings hin. „Diese Settings sind nicht als ein statisches Gefüge zu verstehen, sondern befinden sich in einem ständigen Wandel.“ Regelungen zur Vorhaltung einer pflegerischen Infrastruktur müssten dies im Blick behalten und dabei auch berücksichtigen, dass die Anzahl der einsetzbaren Pflegekräfte ein limitierender Faktor ist. Unabhängig der Kompetenzen im System gehe die Landesregierung davon aus, dass die Einführung eines Rechtsanspruchs auf einen Pflegeplatz in einer stationären Pflegeeinrichtung oder einer Versorgungsgarantie durch einen ambulanten Pflegedienst einerseits vielfältige Umsetzungsprobleme mit sich bringen würde und andererseits bei weitem nicht ausreiche, um die pflegerische Angebotsstruktur lösungsorientiert weiterzuentwickeln. „Dem Wunsch der meisten pflegebedürftigen Menschen entsprechend sollten insbesondere auch sozialräumliche Ansätze gestärkt und pflegerische Arrangements flexibler einsetzbar werden, damit vorhandenen Ressourcen aktiviert und möglichst bedarfsgerecht eingesetzt werden.“ Auch digitale Anwendungen – innerhalb und außerhalb von Pflegeeinrichtungen – müssten an Bedeutung gewinnen, indem sie weiterentwickelt und für den Alltag anwendungsfähig werden. Bernd-Christoph Matern
Zu den Fotos:
Pflegebedürftige Menschen wollen solange wie möglich zuhause leben. Dafür sorgen im Rhein-Lahn-Kreis derzeit zwölf ambulante Pflegedienste, die allerdings verstärkt unter Personalmangel leiden. Fotos: © becrima
Dieser Beitrag ist urheber- und nutzungsrechtlich geschützt und darf nicht, auch nicht auszugsweise, übernommen werden.


 FRANKFURT/RHEIN-LAHN. (29. November 2020) Die Kirchensynode der Evangelischen Kirche in Hessen und Nassau (EKHN) hat am Samstagnachmittag ihre Herbsttagung beendet, die wegen der Corona-Pandemie erstmals komplett digital organisiert war. Vom Organisationszentrum im Frankfurter Dominikanerkloster aus wurden die 140 Delegierten des mit einem Parlament vergleichbaren Gremiums unter der Leitung von Präses Ulrich Oelschläger per Videokonferenz miteinander verbunden. Die Sitzung wurde zudem online für alle ins Internet übertragen auf www.ekhn.de.
FRANKFURT/RHEIN-LAHN. (29. November 2020) Die Kirchensynode der Evangelischen Kirche in Hessen und Nassau (EKHN) hat am Samstagnachmittag ihre Herbsttagung beendet, die wegen der Corona-Pandemie erstmals komplett digital organisiert war. Vom Organisationszentrum im Frankfurter Dominikanerkloster aus wurden die 140 Delegierten des mit einem Parlament vergleichbaren Gremiums unter der Leitung von Präses Ulrich Oelschläger per Videokonferenz miteinander verbunden. Die Sitzung wurde zudem online für alle ins Internet übertragen auf www.ekhn.de. Die EKHN hat während ihrer Online-Tagung den Haushalt für das Jahr 2021 beschlossen. Er sieht Gesamtaufwendungen in Höhe von rund 703 Millionen Euro (2020: 690 Millionen Euro) vor. Den größten Einzelposten bilden darin die Personalkosten mit über 320 Millionen Euro. Bedingt durch den knappen Haushaltsrahmen wird es bei den rund 1600 Pfarrerinnen und Pfarrern sowie Kirchenbeamtinnen- und Beamten keine Gehaltserhöhungen oder Corona-Sonderzulagen geben. Erwartet werden im kommenden Jahr rund 505 Millionen Euro Kirchensteuer (2020: 480 Millionen).
Die EKHN hat während ihrer Online-Tagung den Haushalt für das Jahr 2021 beschlossen. Er sieht Gesamtaufwendungen in Höhe von rund 703 Millionen Euro (2020: 690 Millionen Euro) vor. Den größten Einzelposten bilden darin die Personalkosten mit über 320 Millionen Euro. Bedingt durch den knappen Haushaltsrahmen wird es bei den rund 1600 Pfarrerinnen und Pfarrern sowie Kirchenbeamtinnen- und Beamten keine Gehaltserhöhungen oder Corona-Sonderzulagen geben. Erwartet werden im kommenden Jahr rund 505 Millionen Euro Kirchensteuer (2020: 480 Millionen).



 Hier eine Einschätzung der Lage nur von ambulanten Diensten: Waren sie einst im Buhlen um Kundschaft noch Konkurrenz, eint und plagt die zwölf im Rhein-Lahn-Kreis ansässigen kirchlichen und privaten Anbieter seit Jahren die gleiche Notlage: es gibt zu wenig Personal in der häuslichen Pflege, sie kämpfen mit Krankenhäusern und stationären Einrichtungen ums pflegende Personal. „fliedner mobil“ sah sich aufgrund fehlenden Personals nicht mehr in der Lage, den Dienst weiterhin aufrecht zu erhalten. Im ganzen Kreisgebiet wird Personal für die ambulante Pflege händeringend gesucht. In den vergangenen zehn Jahren ist die Nachfrage immens gestiegen – die Zahl qualifizierter Pflegekräfte allerdings hinkt dem Bedarf hinterher. Kein einziger der sechs befragten Anbieter kann derzeit jede Nachfrage decken, unabhängig davon, welche Kosten von der Pflegeversicherung übernommen werden oder ob die Kosten gänzlich aus privater Tasche bezahlt werden.
Hier eine Einschätzung der Lage nur von ambulanten Diensten: Waren sie einst im Buhlen um Kundschaft noch Konkurrenz, eint und plagt die zwölf im Rhein-Lahn-Kreis ansässigen kirchlichen und privaten Anbieter seit Jahren die gleiche Notlage: es gibt zu wenig Personal in der häuslichen Pflege, sie kämpfen mit Krankenhäusern und stationären Einrichtungen ums pflegende Personal. „fliedner mobil“ sah sich aufgrund fehlenden Personals nicht mehr in der Lage, den Dienst weiterhin aufrecht zu erhalten. Im ganzen Kreisgebiet wird Personal für die ambulante Pflege händeringend gesucht. In den vergangenen zehn Jahren ist die Nachfrage immens gestiegen – die Zahl qualifizierter Pflegekräfte allerdings hinkt dem Bedarf hinterher. Kein einziger der sechs befragten Anbieter kann derzeit jede Nachfrage decken, unabhängig davon, welche Kosten von der Pflegeversicherung übernommen werden oder ob die Kosten gänzlich aus privater Tasche bezahlt werden. Das System komme ihr manchmal als „Drangsalierung“ vor. Den Zuwachs an immer detaillierteren Dokumentationspflichten und Regeln empfindet sie als ständige Unterstellung, die Stationen wollten falsch abrechnen. „Das kostet Zeit und Geld, die besser den Pflegebedürftigen zugute kämen.“ Natürlich sei ihr bewusst, dass auch die Krankenkassen sparen müssen. Aber das sei in den vergangenen Jahren in eine „Erbenszählerei“ ausgeartet, die mit dem eigentlichen Sinn der ambulanten Pflege nichts mehr zu tun habe und im Gegenteil ganz konkret zu Lasten der Pflegebedürftigen und deren Angehörigen gehe. Wertschätzung gegenüber älteren Menschen sehe anders aus. Ein Beispiel: „Wenn ein Arzt einen täglichen Verbandwechsel anordnet, kann es doch nicht sein, dass ein Krankenkassenmitarbeiter am Schreibtisch entscheidet, dass es auch alle zwei Tage tun“, sagt Schmidt. Von Wertschätzung, die während der Corona-Pandemie gepredigt wurde, könne da keine Rede sein. „Wir hatten gehofft, danach wird alles besser – es ist noch schlimmer geworden“, beurteilt Schmidt die Situation. „Es wird einem Angst und Bange, wenn man an die künftige Versorgung unserer alten Menschen denkt und zusehen muss, wie sehr das Pflegepersonal in diesem System geknebelt wird, nachdem das Geklatsche von den Balkonen versiegt ist und kein politisch Verantwortlicher den Mut hat, eine zukunftsfähige Pflegereform einzuleiten.“
Das System komme ihr manchmal als „Drangsalierung“ vor. Den Zuwachs an immer detaillierteren Dokumentationspflichten und Regeln empfindet sie als ständige Unterstellung, die Stationen wollten falsch abrechnen. „Das kostet Zeit und Geld, die besser den Pflegebedürftigen zugute kämen.“ Natürlich sei ihr bewusst, dass auch die Krankenkassen sparen müssen. Aber das sei in den vergangenen Jahren in eine „Erbenszählerei“ ausgeartet, die mit dem eigentlichen Sinn der ambulanten Pflege nichts mehr zu tun habe und im Gegenteil ganz konkret zu Lasten der Pflegebedürftigen und deren Angehörigen gehe. Wertschätzung gegenüber älteren Menschen sehe anders aus. Ein Beispiel: „Wenn ein Arzt einen täglichen Verbandwechsel anordnet, kann es doch nicht sein, dass ein Krankenkassenmitarbeiter am Schreibtisch entscheidet, dass es auch alle zwei Tage tun“, sagt Schmidt. Von Wertschätzung, die während der Corona-Pandemie gepredigt wurde, könne da keine Rede sein. „Wir hatten gehofft, danach wird alles besser – es ist noch schlimmer geworden“, beurteilt Schmidt die Situation. „Es wird einem Angst und Bange, wenn man an die künftige Versorgung unserer alten Menschen denkt und zusehen muss, wie sehr das Pflegepersonal in diesem System geknebelt wird, nachdem das Geklatsche von den Balkonen versiegt ist und kein politisch Verantwortlicher den Mut hat, eine zukunftsfähige Pflegereform einzuleiten.“ Die jüngst vom Bund beschlossene Anpassung der Vergütung an die Tariflöhne belastet nach Ansicht der Dienste einseitig vor allem die Pflegebedürftigen, denn die Pflegesätze selbst, die diesen zustehen, blieben unverändert und sollen auch im kommenden Jahr nicht analog dazu steigen. Das kann weitreichende Folgen haben. „Da überlegt sich jemand erst recht, ob er das Pflegegeld eher für seine Gesundheit und den Pflegedienst ausgibt, wenn er sich beispielsweise einmal die Woche waschen lässt, oder eher, um damit gestiegene Miet- und Lebensmittelkosten auszugleichen“, fürchtet Barbara Jaeger, Leiterin der Ambulanten Dienste am Marienkrankenhaus in Nassau, die täglich etwa 190 Patienten in der Region der Verbandsgemeinde Bad Ems-Nassau versorgt. Problematisch nennt sie das Nebeneinander von Angestellten und bei Zeitarbeitsfirmen beschäftigten Pflegekräften mit unterschiedlichen Verdiensten. Die Kirchen bezahlten schon gut, aber mehr Gehalt sei gar nicht das Hauptproblem, den Personalmangel zu verhindern. „Das ganze System ist marode, und die Probleme sind seit Jahren bekannt“, klagt die erfahrene Pflegedienstleiterin. „Ich könnte noch eine Vollzeitkraft gebrauchen, die nichts anderes macht, als sich mit den bürokratischen Hürden zu beschäftigen“. Was sie besonders schmerzt: „Wir sind ja ein sozialer Betrieb. Was unsere Dienste an Vereinsamung und teilweise auch Verwahrlosung in manchen Haushalten abfangen, das bildet das System nicht ab. Das ist sehr traurig, dass es so etwas in Deutschland im Jahr 2023 gibt.“ Aufgrund des steigenden Mangels an Hausärzten würden von diesen auch immer weniger Hausbesuche gemacht, um den medizinischen und pflegerischen Bedarf zu erkennen, so Jaeger.
Die jüngst vom Bund beschlossene Anpassung der Vergütung an die Tariflöhne belastet nach Ansicht der Dienste einseitig vor allem die Pflegebedürftigen, denn die Pflegesätze selbst, die diesen zustehen, blieben unverändert und sollen auch im kommenden Jahr nicht analog dazu steigen. Das kann weitreichende Folgen haben. „Da überlegt sich jemand erst recht, ob er das Pflegegeld eher für seine Gesundheit und den Pflegedienst ausgibt, wenn er sich beispielsweise einmal die Woche waschen lässt, oder eher, um damit gestiegene Miet- und Lebensmittelkosten auszugleichen“, fürchtet Barbara Jaeger, Leiterin der Ambulanten Dienste am Marienkrankenhaus in Nassau, die täglich etwa 190 Patienten in der Region der Verbandsgemeinde Bad Ems-Nassau versorgt. Problematisch nennt sie das Nebeneinander von Angestellten und bei Zeitarbeitsfirmen beschäftigten Pflegekräften mit unterschiedlichen Verdiensten. Die Kirchen bezahlten schon gut, aber mehr Gehalt sei gar nicht das Hauptproblem, den Personalmangel zu verhindern. „Das ganze System ist marode, und die Probleme sind seit Jahren bekannt“, klagt die erfahrene Pflegedienstleiterin. „Ich könnte noch eine Vollzeitkraft gebrauchen, die nichts anderes macht, als sich mit den bürokratischen Hürden zu beschäftigen“. Was sie besonders schmerzt: „Wir sind ja ein sozialer Betrieb. Was unsere Dienste an Vereinsamung und teilweise auch Verwahrlosung in manchen Haushalten abfangen, das bildet das System nicht ab. Das ist sehr traurig, dass es so etwas in Deutschland im Jahr 2023 gibt.“ Aufgrund des steigenden Mangels an Hausärzten würden von diesen auch immer weniger Hausbesuche gemacht, um den medizinischen und pflegerischen Bedarf zu erkennen, so Jaeger.
 Die Geschichte vom Einzug in Jerusalem stand dabei für die Kinder wie die Erwachsenen im Vordergrund. Für Kinder gut begreiflich wurde die Andersartigkeit, auf der Jesus seine Herrschaft gründet, hervorgehoben: Nicht ein teures Pferd, sondern das Verkehrsmittel der armen Leute, ein Esel; nicht kriegerisch mit Schwert und Soldaten, sondern unbewaffnet, schutzlos und friedlich; nicht Abstand und ein Herabschauen auf das Volk, sondern mitten unter den Menschen und mit offenem Ohr für jedermanns Sorgen; für die Menschen nicht Folgen-Müssen, sondern Folgen-Wollen.
Die Geschichte vom Einzug in Jerusalem stand dabei für die Kinder wie die Erwachsenen im Vordergrund. Für Kinder gut begreiflich wurde die Andersartigkeit, auf der Jesus seine Herrschaft gründet, hervorgehoben: Nicht ein teures Pferd, sondern das Verkehrsmittel der armen Leute, ein Esel; nicht kriegerisch mit Schwert und Soldaten, sondern unbewaffnet, schutzlos und friedlich; nicht Abstand und ein Herabschauen auf das Volk, sondern mitten unter den Menschen und mit offenem Ohr für jedermanns Sorgen; für die Menschen nicht Folgen-Müssen, sondern Folgen-Wollen.

 Von „Macht hoch die Tür“ über „Jingle Bells“ und „Hört der Engel helle Lieder“ bis zum „Stern über Bethlehem, zeig uns den Weg“ reicht die Palette, die die Kirchenmusikerin mit den Gleichgesinnten anstimmt. „Es gibt so viele Menschen, die gern singen, gerade in der Adventszeit, und ich dachte, dass es wenigstens draußen gelingen kann“, sagt die evangelische Gemeindepfarrerin Lieve Van den Ameele, wie ihr die Idee zu dem in Corona-Zeiten adäquaten Singtreff in den Sinn kam, abgesehen davon, „dass ich spontane Projekte eh mag“, so die Theologin. „Es soll denen, die mitmachen, ein wenig Spaß machen und hoffentlich auch denen, die zuhören“, hofft Van den Ameele, als die Gruppe vom ersten Auftritt vor dem „Russischen Hof“ zu Häcker's Grandhotel spaziert. Auch in Kemmenau trat die Gruppe bereits auf.
Von „Macht hoch die Tür“ über „Jingle Bells“ und „Hört der Engel helle Lieder“ bis zum „Stern über Bethlehem, zeig uns den Weg“ reicht die Palette, die die Kirchenmusikerin mit den Gleichgesinnten anstimmt. „Es gibt so viele Menschen, die gern singen, gerade in der Adventszeit, und ich dachte, dass es wenigstens draußen gelingen kann“, sagt die evangelische Gemeindepfarrerin Lieve Van den Ameele, wie ihr die Idee zu dem in Corona-Zeiten adäquaten Singtreff in den Sinn kam, abgesehen davon, „dass ich spontane Projekte eh mag“, so die Theologin. „Es soll denen, die mitmachen, ein wenig Spaß machen und hoffentlich auch denen, die zuhören“, hofft Van den Ameele, als die Gruppe vom ersten Auftritt vor dem „Russischen Hof“ zu Häcker's Grandhotel spaziert. Auch in Kemmenau trat die Gruppe bereits auf.